Blog: Profesor Manuel Gurpegui – Catedrático y Director del Departamento de Psiquiatría de la Universidad de Granada.
Fecha: 29-01-2001
Autor:
ROMERA, M. I.* y GURPEGUI, M.**
* Servicio de Psiquiatría. Hospital Universitario Virgen de las Nieves. Granada.
** Departamento de Psiquiatría e Instituto de Neurociencias, Universidad de Granada.
Procesamiento visuo-perceptivo en los pacientes con esquizofrenia tratados con antipsicóticos típicos y los tratados con atípicos.
Visuo-perceptual processing in patients with schizophrenia treated with typical or atypical antipsychotics
Resumen
Objetivo: Estudio piloto para explorar la posible asociación entre un régimen particular de medicación antipsicótica (AP) y las características clínicas y visuo-perceptivas. Sujetos y método: Una serie de 32 pacientes (25 varones; edad_ DE = 28,1_ 5,1 años, límites 20-39) con esquizofrenia desde hacía al menos dos años (promedio_ DE = 6,0_ 3,6 años), y mantenidos con la misma medicación antipsicótica durante al menos un año, se dividieron en cuatro grupos según su medicación de mantenimiento. La evaluación incluía el empleo de la Escala de los Síndromes Positivo y Negativo (PANSS), la Figura Compleja de Rey, y la Escala BELS de Leff (habilidades de la vida diaria).
Resultados: No hubo diferencias significativas en características demográficas ni en habilidades de la vida diaria. Los pacientes con APs clásicos por vía oral puntuaron significativamente más alto en el factor desorganizativo que quienes tomaban clozapina. En general, los pacientes con APs atípicos obtuvieron mejor resultado en las tareas de percepción y memoria visual (los peores fueron los de decanoato de flufenazina). En el conjunto de los 32 pacientes, el tiempo de copia aumenta con la edad, con puntuaciones más altas en los factores negativo y depresivo, y con más bajas en memoria visual. En la regresión lineal múltiple, sólo la puntuación en memoria visual y la edad siguen siendo significativas.
Conclusiones: A pesar del pequeño tamaño de la muestra, los pacientes con APs atípicos parecen estar mejor, tanto en síntomas como en capacidades visuo-espaciales. La reproducción visual está_ influida por la memoria visual y por la edad.
Palabras clave: Esquizofrenia. Medicación antipsicótica, Tareas visuo-espaciales.
Summary
Objective: This is a pilot study exploring the possible association between a particular antipsychotic (AP) medication regime and both clinical and visuo-perceptual features.
Subjects and method: A series of 32 patients (25 males; mean age± SD = 28.1± 5.1 years, range 20-39) suffering from schizophrenia for at least two years (mean± SD duration of illness = 6.0± 3.6 years), and maintained on the same antipsychotic medication for at least one year, were divided into four groups according to their maintenance medication. Their assessment included the Positive and Negative Syndrome Scale (PANSS), the Rey’s Complex Figure test (visual perception and memory), and Leff’s BELS scale (skills of daily living).
Results: There were not significant differences in demographic features or daily living skills. The patients on oral classical APs scored ignificantly higher on the disorganization factor than those on clozapine. In general, patients on atypical APs did better on the visual perception and memory tasks, with those on fluphenazine decanoate being the poorest. In the whole series of the 32 patients, the copy time increased with age, with higher scores on the negative and the depressive factors, and with lower scores in visual memory. On multiple linear regression, only visual memory score and age remained significant.
Conclusions: In spite of the small sample size, patients on atypical APs seem to be in a better condition, both in symptoms and in visuo-spatial abilities. Visual reproduction is influenced by both visual memory and age.
Key words: Schizophrenia. Antipsychotic medication. Visuospatial tasks.
Actas Españolas de Psiquiatría 2001;29(1): 19-24
La elección correcta del fármaco antipsicótico en el tratamiento de la esquizofrenia se debe basar, en primer lugar, en la respuesta al tratamiento previo, si lo hubo, y en segundo lugar, en el perfil de acción del medicamento (tanto en los efectos terapéuticos como en los secundarios) (1, 2). En la práctica clínica diaria se suelen elegir preparados depot para los pacientes no cumplidores, y clozapina para los refractarios a tratamiento. A veces, características no explicitadas en la historia clínica hacen que se elija un medicamento determinado. Por otra parte, el fármaco que se prescribe puede influir en ciertas características de los pacientes: en el déficit neuropsicológico, particularmente en el procesamiento visuo- perceptivo (3) y en las manifestaciones psicopatológicas, e indirectamente en las habilidades de la vida diaria, moduladas por el deterioro cognitivo (4).
En los pacientes con esquizofrenia es frecuente encontrar un enlentecimiento general de las funciones cognitivas, con particular afectación de los procesos de atención y memoria y de la organización temporal de la conducta (síndrome disejecutivo) (3, 5, 6). También muestran peores resultados en las tareas de percepción y reconocimiento visual (5); en pacientes sin predominio de síntomas negativos se ha detectado un mayor deterioro de la memoria visual en el campo visual derecho, así como un mayor tiempo de reacción en la realización de pruebas específicas, asimetría que confirma la observada en algunos estudios, pero no en otros (3).
En el presente trabajo se describen las características de una serie de casos con esquizofrenia tratados con diferentes regímenes de medicación antipsicótica: antipsicóticos clásicos por vía oral, un antipsicótico depot , los antipsicóticos atípicos olanzapina y risperidona, y el antipsicótico atípico clozapina (reservado a casos «resistentes»). Nos ha interesado analizar particularmente el tiempo de evolución de la enfermedad, la sintomatología actual y el funcionamiento de la percepción y la memoria visual.
PACIENTES Y MÉTODO
Pacientes
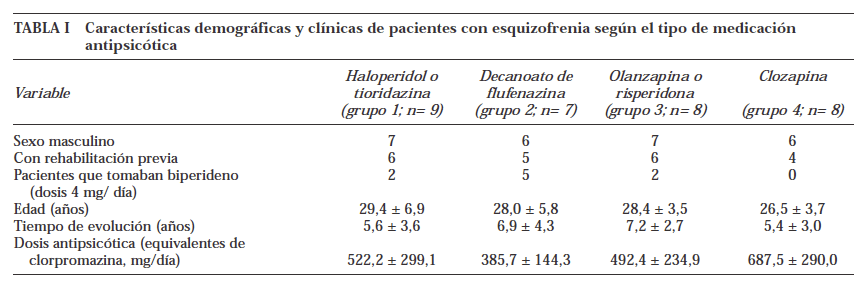
Se comparan cuatro grupos de pacientes en función del tratamiento. Grupo 1: nueve pacientes tratados con antipsicóticos clásicos (siete con haloperidol y dos con tioridazina). Grupo 2: siete tratados con decanoato de flufenazina. Grupo 3: ocho tratados con antipsicóticos atípicos (cinco con olanzapina y tres con risperidona). grupo 4: ocho casos resistentes tratados con clozapina. Criterios de inclusión: a) pacientes diagnosticados de esquizofrenia (según criterios DSM-IV y CIE-10), en cualquiera de los subtipos, que estuvieran en tratamiento ambulatorio con antipsicóticos; b) un tiempo de evolución de la enfermedad de al menos dos años; y c) un tiempo de tratamiento con el actual fármaco antipsicótico de al menos un año. Todos los pacientes eran mayores de 18 años y dieron su consentimiento informado.
Criterios de exclusión: a) tener una enfermedad neurológica clínicamente relevante; b) déficit sensorial visual; c) trastorno por uso de sustancias; d) trastorno psicótico breve, trastorno psicótico debido a enfermedad médica o inducido por sustancias; y e) tomar, como tratamiento coadyuvante, fármacos estabilizadores del humor o antidepresivos.
De los 32 pacientes, 25 eran varones (78,1%); su edad media era de 28,1 años (DE= 5,1) y todos tenían una edad comprendida entre 20 y 39 años. El tiempo de evolución medio de la enfermedad era de 6,0± 3,6 años. Dos pacientes habían alcanzado estudios medios y el resto sólo tenían estudios primarios. De los 32 pacientes, 21 habían estado alguna vez incluidos en un programa de rehabilitación.
La dosis diaria de medicación antipsicótica se expresa en mg equivalentes de clorpromazina (2); para el cálculo, 1 mg de risperidona se ha considerado equivalente a 100 mg de clorpromazina; de olanzapina, 3 mg; y de clozapina, 50 mg; para el cálculo de la dosis equivalente de la medicación depot se aplicó la fórmula de Hollister (7). Nueve pacientes tomaban anticolinérgicos, todos ellos biperideno en dosis de 4 mg/día (tabla I).
Procedimiento de evaluación
Los primeros 32 pacientes consecutivamente atendidos que cumplieron los requisitos de inclusión y exclusión fueron entrevistados por la misma profesional (IR). Se les administró la prueba de la Figura Compleja de Rey (8), que evalúa la percepción y la memoria visuoespacial.
Se trata de una prueba no verbal y prácticamente libre de influencias culturales. La figura reúne las siguientes propiedades: ausencia de significado evidente, fácil realización gráfica y una estructura de conjunto lo suficientemente complicada para exigir una actividad analítica y organizadora. Se pide a cada sujeto que realice dos tipos de tareas: primero, copiar la figura que se le presenta; y segundo, después de aproximadamente tres minutos, reproducir la figura sin tenerla a la vista y sin recibir ningún tipo de ayuda.
La evaluación psicopatológica se realizó por medio de la escala PANSS (The Positive and Negative Síndrome Scale ), en la versión española de Peralta y Cuesta (9). Además de la información recogida a partir de la entrevista con el paciente, en algunos casos se entrevistó también a algún familiar que le acompañaba. Los datos psicopatológicos se refieren a la semana previa. Para clasificar a los pacientes en la escala compuesta se utilizó el sistema inclusivo. La puntuación en los factores de la escala PANSS se obtuvo según la fórmula ofrecida por el estudio de validación de la escala en población española (10); es decir, para calcular cada factor, la suma de los elementos con carga superior a 0,50 (en dicho estudio) se dividió por el número de elementos contribuyentes al factor.
El funcionamiento de los pacientes se registró por medio de la escala de habilidades específicas básicas de la vida diaria (escala BELS, de Leff) (11); esta escala valora las habilidades para la convivencia de personas que sufren una enfermedad mental de larga duración. Sólo se utilizó la segunda parte de la escala, que evalúa el nivel real de realización de cada actividad de la vida diaria. La puntuación posible oscila desde la máxima independencia hasta la completa dependencia de otras personas.
Análisis estadístico
Las variables continuas y las ordinales se compararon por medio de la prueba H de Kruskall-Wallis entre los cuatro grupos; en caso de observarse diferencias significativas, se hicieron comparaciones de dos en dos por medio de la prueba U de Mann-Whitney. La distribución de las variables cualitativas se analizó por medio de la prueba de c2 , y los grupos se compararon de dos en dos por medio de la prueba exacta de Fisher. Finalmente, se estudió la relación de las variables dependientes entre sí, y la de éstas con el tiempo de evolución y la edad por medio de la correlación ordinal de Spearman (rs). Para aclarar la relación entre diversas variables, se hicieron cálculos de regresión lineal múltiple. Se utilizó el paquete estadístico SPSS, versión 8.0.
RESULTADOS
Los cuatro grupos no eran significativamente distintos (tabla I) en cuanto a edad, sexo, educación, tiempo de evolución de la enfermedad, estar o no asistiendo a dispositivos de rehabilitación, y dosis de medicación antipsicótica (medida en equivalentes de clorpromazina).
No existían diferencias en las habilidades específicas de la vida diaria. En general, los pacientes eran más independientes en autocuidado y habilidades comunitarias: en autocuidado, 31 de los pacientes eran independientes; en habilidades comunitarias, lo eran 28; y en las actividades y relaciones sociales, 13.
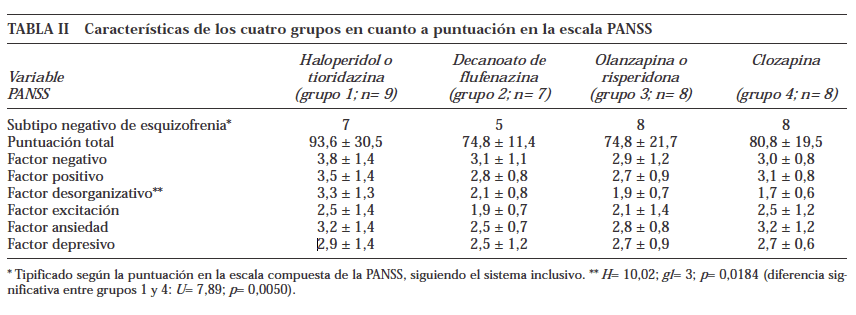
Con respecto a la sintomatología medida con la PANSS, los pacientes se situaban en los percentiles 17-20 de la subescala P, 19-35 de la subescala N, y 20-27 de la subescala PG; en la escala compuesta, en los percentiles 35-43; los pacientes, en general, se encontraban en un rango de gravedad medio-bajo. La puntuación total de la escala PANSS y de sus distintos factores se muestra en la tabla II. Sólo en el factor desorganizativo se observaron diferencias significativas entre los grupos.
En la ejecución de la Figura Compleja de Rey, se encontraron diferencias significativas entre los grupos en exactitud/riqueza de copia, calidad de la copia y patrón de copia. En general, rinden peor los pacientes tratados con decanoato de flufenazina (tabla III). Sólo tres sujetos (dos tomaban haloperidol y uno risperidona) cambian la posición del papel en la prueba, lo que indica torpeza e inmadurez al copiar la figura.

Sólo en dos sujetos (uno en tratamiento con risperidona y otro con olanzapina) la reproducción de memoria es superior a la copia, lo que puede indicar una cierta lentitud en orientarse en un complejo visuo-espacial.
Cuando se comparan los 16 pacientes que tomaban antipsicóticos típicos (grupos 1 y 2) con los que tomaban atípicos (grupos 3 y 4), se ponen de manifiesto diferencias significativas en las siguientes variables: factor desorganizativo de la PANSS (2,79± 1,26 vs 1,76± 0,61; U = 6,50; p = 0,011), número de pacientes con calidad superior de copia (7 vs 14; prueba exacta de Fisher, c2 = 6,79; p = 0,023), puntución en copia (28,7± 3,5 vs 33,2± 3,4; U = 9,59; p = 0,002) y puntución en memoria (14,9± 5,5 vs 20,3± 6,2; U = 5,94; p = 0,015); también se aprecia una tendencia a diferir en el número de pacientes con perseveración al realizar el dibujo (9 vs 3; prueba exacta de Fisher, c2 = 4,80; p = 0,066).
En el conjunto de los 32 pacientes, a mayor tiempo de evolución menor dosis de antipsicótico reciben (rs = –0,38; p= 0,040). Los pacientes utilizan mayor tiempo para la copia cuanto mayor es su edad (rs = 0,35; p= 0,047) y cuanto más alta es su puntuación en el factor negativo de la PANSS(rs = 0,45; p= 0,009) y en el factor depresivo( rs = 0,36; p= 0,030), y cuanto menor es la puntuación de la memoria(rs = –0,43; p= 0,015). Cuanto mejor es la puntuación de la memoria mejor es la puntuación de la copia(rs = 0,45; p= 0,009).
Al tratar de predecir, por medio de regresión lineal múltiple, el tiempo de copia a partir de la puntuación en memoria, los factores negativo y depresivo de la PANSS y la edad, ambos factores de la PANSS dejan de ser significativos y quedan como variables predictoras la puntuación en memoria (coeficitente b estandarizado= –0,510; p= 0,001) y la edad (b = 0,468; p= 0,002).
DISCUSIÓN
Este estudio es un intento de averiguar en qué se distinguen los pacientes con esquizofrenia colocados bajo distinto régimen de medicación antipsicótica. Se puede considerar como estudio piloto y tiene la limitación del reducido número de pacientes incluidos. Por otro lado, tiene la virtud de estudiar pacientes estables en cuanto al tratamiento.
Dado el carácter transversal del trabajo, la atribución de la causalidad siempre será especulativa y poco segura. En concreto, no se puede determinar si las diferencias proceden de la medicación o si características no explicitadas de los pacientes hacen que se les mantenga con uno u otro tratamiento. Por ejemplo, los pacientes no cumplidores tienen más probabilidad de ser tratados con decanoato de flufenazina, o los casos resistentes de ser tratados con clozapina.
La eficacia del tratamiento farmacológico de la esquizofrenia se valora generalmente según la reducción de la sintomatología; sin embargo, los fármacos antipsicóticos pueden producir efectos sobre los déficits neuropsicológicos (12-15), mejorando a su vez el funcionamiento social del paciente. Por tanto, el tratamiento del déficit neuropsicológico debería ser, en lo posible, un objetivo prioritario. Los fármacos antipsicóticos atípicos, debido principalmente a su mecanismo de acción (antagonismo sobre receptores 5HT2 , interacción con las vías glutamatérgicas) y a los menores efectos extrapiramidales, pueden mejorar los síntomas negativos y el deterioro cognitivo en la esquizofrenia (16, 17). Hagger et al (18) observaron, en 36 pacientes tratados con clozapina, mejoría en la memoria verbal a las seis semanas de tratamiento, mejoría que se incrementó a los seis meses, y que entonces alcanzó también a la función ejecutiva y a la atención. Algunos autores (3) recomiendan un tiempo no inferior a un año para evaluar el efecto de un fármaco antipsicótico sobre la función cognitiva; por ello, en nuestro estudio incluimos sólo sujetos que llevaban como mínimo un año en tratamiento.
Los efectos de los fármacos antipsicóticos sobre la función cognitiva están todavía en discusión. En la mayoría de los estudios se ha descrito cómo los fármacos antipsicóticos convencionales pueden mejorar el rendi miento cognitivo en diversas tareas. Sin embargo, los nuevos antipsicóticos (risperidona, olanzapina, clozapina) parecen tener un efecto más favorable sobre los déficits cognitivos que los típicos o convencionales (12- 15,19). Algunos estudios, pero no otros, encuentran diferencias significativas entre unos antipsicóticos atípicos y otros (12). No se conoce hasta qué punto la mejoría cognitiva se debe a efecto directo o indirecto de la medicación antipsicótica (3). Los efectos anticolinérgicos de los antipsicóticos pueden disminuir el rendimiento en las pruebas de memoria; a ello hay que añadir que la toma de biperideno en nuestra serie de casos se concentraba sobre todo en el grupo de decanoato de flufenazina, por lo que no hay que excluir su efecto en el rendimiento de la memoria. No obstante, el hecho de que también la copia está más afectada en ese grupo hace pensar que su menor rendimiento proceda de otros factores.
En nuestros casos estudiados, existe mayor deterioro neuropsicológico en los pacientes tratados con decanoato de flufenazina (que suelen ser previamente pacientes no cumplidores) que en los demás grupos (en la integración de los estímulos visuo-perceptivos y en la realización del análisis visuo-espacial y menor facilidad de construcción gráfica). No encontramos diferencias significativas entre los distintos grupos en memoria visual, que en la mayoría de los casos se encuentra deteriorada.
Son múltiples los estudios (12) que encuentran que los pacientes con esquizofrenia tratados con antipsicóticos atípicos presentan menor sintomatología que los tratados con típicos. En nuestra muestra, sólo encontramos diferencias con respecto al factor desorganizativo: los tratados con clozapina puntuaban menos que los tratados con haloperidol o tioridazina y, en conjunto, los tratados con antipsicóticos atípicos menos que los tratados con neurolépticos clásicos.
El deterioro cognitivo (4, 20) podría tener consecuencias en la calidad de vida del paciente con esquizofrenia, influyendo sobre las habilidades de las que dispone para adaptarse al medio social. No observamos, en la serie de casos analizada, diferencias significativas en las habilidades específicas de la vida diaria; sin embargo, sí hallamos algunas diferencias entre los grupos en cuanto a la integración de los estímulos visuoperceptivos, el análisis espacial y la construcción gráfica de la Figura Compleja de Rey, por lo cual parece que los déficits que afectan a estas funciones no llegan a mostrar su repercusión en el funcionamiento social. Pero no hay que olvidar que nuestro estudio está limitado por el diseño transversal y el pequeño tamaño de la serie de casos (n= 32).
Los déficits neuropsicológicos modulan el funcionamiento social y comunitario del paciente con esquizofrenia (4, 21, 22) y, por tanto, la calidad de vida de éste. Se desconoce si estos déficits influyen en menor o mayor medida que los propios síntomas de la enfermedad: según algunos autores, la función cognitiva predice la adaptación social del paciente en mayor medida que la propia sintomatología; otros concluyen que son los síntomas los que marcan el pronóstico del funcionamiento en la comunidad (23, 24). Tampoco hay datos consistentes que delimiten qué déficits producen de manera más específica una mayor limitación en el funcionamiento social, aunque se han encontrado en diversos estudios relaciones significativas con la memoria verbal, la vigilancia y la función ejecutiva (4, 25).
BIBLIOGRAFÍA
- Schatzberg AF, Cole JO, DeBattista C. Manual of Clinical Psychopharmacology. 3ª ed. Washington DC: American Psychiatric Press; 1997. p. 128-30.
- American Psychiatric Association. Practice guideline for the treatment of patients with schizophrenia. Am J Psychiatry 1997;154(Supl 4):1-63.
- Bustillo JR, Thaker G, Buchanan RW, Moran M, Kirkpatrick B, Carpenter WT. Visual information processing impairments in deficit and nondeficit schizophrenia. Am J Psychiatry 1997;154:647-54.
- Green MF. What are the functional consequences of neurocognitive deficits in schizophrenia? Am J Psychiatry 1996;153:321-30.
- O’Donnell BF, Swearer JM, Smith LT, Nestor PG, Shenton ME, McCarley RW. Selective deficits in visual perception and recognition in schizophrenia. Am J Psychiatry 1996;153:687-92.
- Keefe RSE, Leesroitman SE, Dupre RL. Performance of patients with schizophrenia on a pen and paper visuospatial working memory task with short delay. Schizophr Res 1997;26;9-14.
- Hollister LE. Farmacología clínica de drogas psicoterapéuticas. Madrid: Editorial Médica Panamericana; 1986.
- Rey A. Rey – Test de copia y reproducción de memoria de figuras geométricas complejas, ed 6 (versión española de De la Cruz MV, Seisdedos M, Cordero A). Madrid: TEA Ediciones; 1997.
- Peralta V, Cuesta MJ. Validación de la escala de los síndromes positivo y negativo (PANSS) en una muestra de esquizofrénicos españoles. Actas Luso-Esp Neurol Psiquiatr 1994;21:44-50.
- Peralta V, Cuesta MJ. Psychometric properties of the positive and negative syndrome scale (PANSS) in schizophrenia. Psychiatry Res 1994;53:31-40.
- Leff J. Habilidades específicas básicas de la vida diaria. Sevilla: Servicio Andaluz de Salud, Dirección General de Asistencia Sanitaria, Programa de Salud Mental; 1985-1993.
- Green MF, Marshall BD, Whirsing WC, Ames D, Marder SR, McGurk S, et al. Does risperidone improve verbal working memory in treatment-resistant schizophrenia? Am J Psychiatry 1997;154:799-804.
- Breier A. Cognitive deficit in schizophrenia and its neurochemical basis. Br J Psychiatry 1999;178(Supl 37):16-8.
- Friedman JI, Temporini H, Davis KL. Pharmacologic strategies for augmenting cognitive performance in schizophrenia. Biol Psychiatry 1999;45:1-16.
- Rosenheck R, Cramer JX, Thomas J, Henderson W, Frisman L, Fye C, Charney D. Department of Veterans Affairs Cooperative Study Group on Clozapine in Refractory Schizophrenia. A comparison of clozapine and haloperidol in hospitalized patients with refractory schizophrenia. N Engl J Med 1997;337: 809-15.
- Moore NA. Behavioral pharmacology of the new generation of antipsychotics agents. Br J Psychiatry 1999;174(Supl 38):5-11.
- Harrison PJ. Neurochemical alterations in schizophrenia affecting the putative receptor targets of atypical antipsychotics. Br J Psychiatry 1999;174(Supl 38):12-22.
- Hagger C, Buckley P, Kenny JT, Friedman L, Ubogy D, Meltzer HY. Improvement in cognitive functions and psychiatric symptoms in treatment-refractory schizophrenic patients receiving clozapine. Biol Psychiatry 1993;34:702-12.
- Sharma T. Cognitive effects of conventional and atypical antipsychotics in schizophrenia. Br J Psychiatry 1999;174(Supl 38):44-51.
- Citrome L. New antipsychotic medications: What advantages do they offer? Postgrad Med 1997;101:207- 10, 213-4.
- Fernández A, González J. Rehabilitación psicosocial en los trastornos esquizofrénicos. En: Sáiz Ruiz J, ed. Esquizofrenia: enfermedad del cerebro y reto social. Barcelona: Masson; 1999.
- MacDonald EM, Jackson HJ, Hayes RL, Baglioline AJ, Madden C. Social skill as a determinant of social networks and perceived social support in schizophrenia. Schizophr Bull 1998;29:275-86.
- Penn DL, Mueser KT. Research update on the psychosocial treatment of schizophrenia. Am J Psychiatry 1996;153:607-17.
- Norman RMG, Malla AK, Cortese L, Cheng S, Díaz K, McIntosh E, et al. Symptoms and cognition as predictors of community functioning: A prospective analysis. Am J Psychiatry 1999;156:400-5.
- Velligan DI, Mahurin RK, Diamond PL, Hazleton BC, Eckert SL, Miller AL. The functional significance of symptomatology and cognitive function in schizophrenia. Schizophr Res 1997;25:21-31.
* Estimado lector, este es un blog de divulgación científica dirigido al profesional, estudiante, y en general, a toda persona interesada en el campo de la psiquiatría. La información aquí expuesta, no constituye una recomendación para que usted realice ningún tipo de tratamiento médico o psiquiátrico, ni sustituye la visita a un especialista. Ante cualquier patología, consulte siempre a un profesional de la medicina o de la psiquiatría.